不整脈専門外来[*令和5年1月より開設]
2023年1月より専門外来開設
不整脈とは、心臓の脈拍が突然早くなったり(頻脈性)、遅くなったり(徐脈性)、乱れたりする病気です。頻脈性不整脈に対しては、原因となる病気の究明を行い、最適な治療法を決定していきます。内服治療、さらには不整脈の原因部位に熱を加えたり、冷凍凝固させたりすることにより根治させる経皮的心筋焼灼術(カテーテルアブレーション治療)を必要に応じて行います。
徐脈性不整脈に対しては、主に永久型ペースメーカー移植術を行います。
□急に動悸がする □軽い動作でも息切れする など日常で感じる症状のほか、
□気が遠くなる □気を失うなど、生命を脅かすような症状のこともあります。
上記のような症状がある方は、まず、不整脈の検査が必要かどうか判断してもらうためにも、循環器内科やかかりつけ医に相談しましょう。
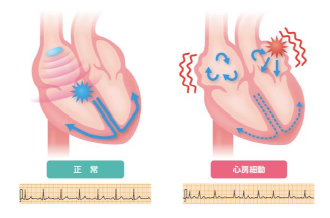
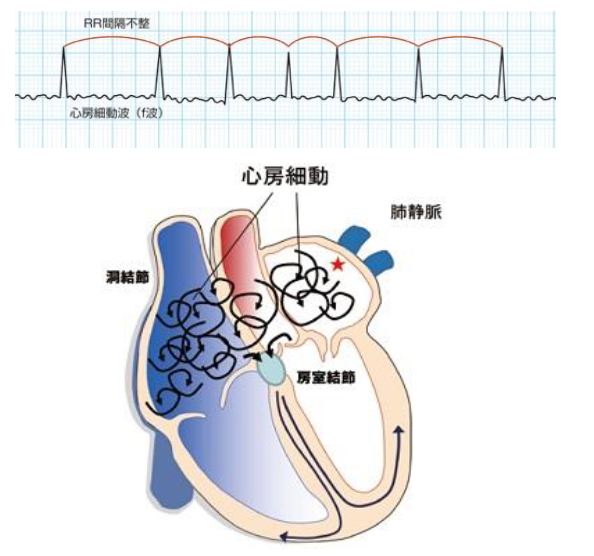
心房細動という病気を知っていますか
心房が小刻みに震えるようになるのが心房細動という病気があり、加齢に伴い発症頻度は増加傾向にあります。
動機や息切れを自覚したり、脈拍の間隔や強弱が乱れていたりすることで発見されます。強い自覚症状はない場合もありますが、放置すると心不全などの非常に怖い病気を併発することがあります。また、心房が震えることにより血液のよどみが生じ、心房内で血の塊(血栓)が生じてしまいます。血栓がはがれると、脳をはじめとする全身の塞栓症を発症します。
予防するためには、抗凝固療法(血液をサラサラにする薬)が必要です。心房細動を生じなくし、正常状態(洞調律)に戻すためにカテーテルアブレーション治療が行われます。
当院では、このカテーテルアブレーション治療に注力し、皆様方の健やかな生活を守っていきたいと考えております。
検査方法
不整脈の検査方法
不整脈の検査方法には、以下のものがあります。
□ 心電図検査
□ 胸部X線
□ 血液検査
□ ホルター心電図
□ 運動負荷心電図
□ 心臓超音波検査
心電図検査
心電図検査は、短時間で不整脈の有無を調べられます。
一般的に広く普及している検査方法です。
通常、人間ドックや健康診断で行われる心電図検査は、12誘導心電図検査といわれるものです。
12誘導心電図検査は安静時に行い、手首と足首に専用器具をつけます。
さらに、前胸部の6か所に電気信号を認識するための吸盤をつけて検査します。
胸部X線
胸部X線は、肺の様子を確認するために行う検査です。
不整脈の検査では、胸郭に対する心陰影の大きさを確認します。
また、心不全などのときに、胸に水が溜まっていないかなども調べられます。
血液検査
血液検査は、心不全マーカーや甲状腺ホルモンの数値を確認できます。
不整脈にはさまざまな原因があり、心不全や甲状腺ホルモンの異常が原因の場合もあります。
ホルター心電図
ホルター心電図は、携帯型心電図記録装置を使用して、24時間の心電図を記録する検査です。24時間の心電図を記録することで、不整脈や狭心症の発作を捉えられます。
一般的に人間ドックや健康診断で行う心電図検査では、心臓の状態を正確に記録できない場合があります。
そのため、患者の生活に合わせて1日分の心電図を記録し、詳しく心臓の状態を確認することが必要です。
運動負荷心電図
運動負荷心電図は、トレッドミルや階段昇降などの運動負荷をかけながら記録する検査です。安静にしているときは、不整脈の症状が見られないことがあります。
逆に安静にしているときに不整脈の症状があらわれ、運動していると改善することがあります。
そのため、検査室内で運動負荷をかけながら、不整脈の症状を確かめることが必要です。
心臓超音波検査
心臓超音波検査では、心臓の収縮力、弁や筋肉の動き、心臓の部屋の大きさなどを調べます。
心臓病の診断や重症度を診断するためには、心臓弁や心臓の筋肉の詳しい診断が必要です。
心臓超音波検査をすることで、不整脈の診断に必要な心臓の病気の有無が確かめられます。
不整脈チェック
不整脈とは、心臓の拍動のリズムが不規則であったり、極端に頻度が多かったり少なかったりする状態のことをいいます。
しかし不整脈は自覚症状がない人も数多くおり、安静にしていると症状が出現しない場合もあります。放置しておくと「脳梗塞」や「心不全」を招くことがある危険な病気です。
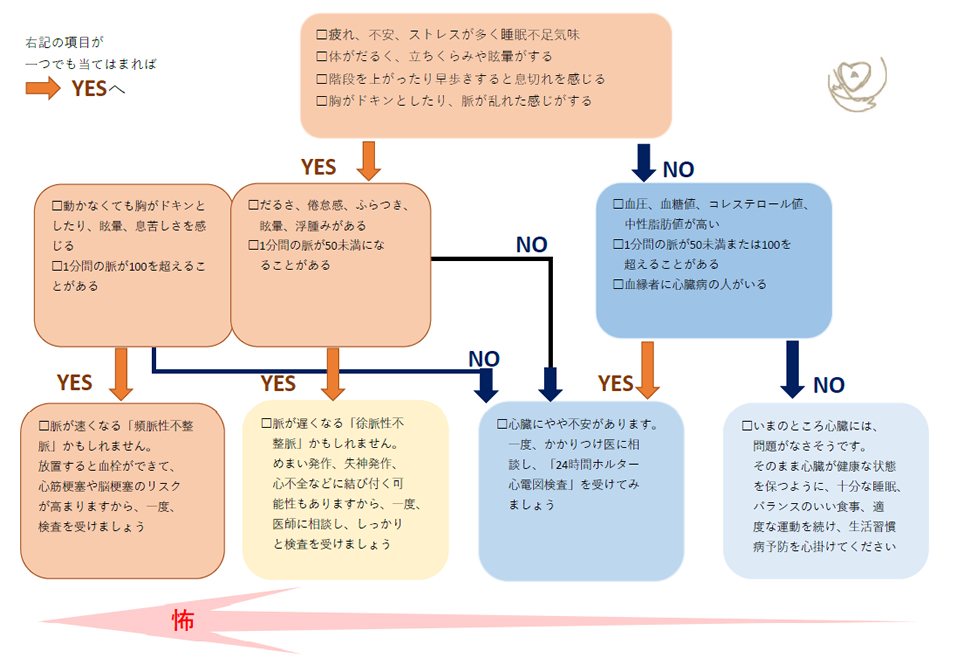
以下の症状が当てはまる方は、不整脈かもしれません。
気になることがあればかかりつけの先生へ相談してみましょう。
□ めまいが時々ある
□ 下肢(脚)のむくみがある
□ 胸部レントゲンで心拡大と言われた(健康診断など)
□ 動悸や冷汗をかくことがある
□ 立ち上がった瞬間にクラクラして目の前が暗くなる
□ 脈が1分間に50回以下のことがある
□ 脈が1分間に100回以上のことがある
□ 脈が不規則で脈と脈の間隔が等しくないことがある
□ 立ち上がった時や労作時に息切れを感じる(寝た状態や安静時は問題ない)
ストレスや過労によっても上記のような症状が現れることがありますが、たびたび起こったり長く続いたりする場合は注意が必要です。
自覚症状のない不整脈を見つけるには、自分の脈拍を定期的に調べるセルフチェックがオススメです。普段の脈拍が分かると、不整脈の時の脈拍状態も客観的にわかるようになります。
また、定期的に脈をとることで、診断や治療方針の決定に役立つことがあります。手軽にできますので、日頃から行うようにしましょう。
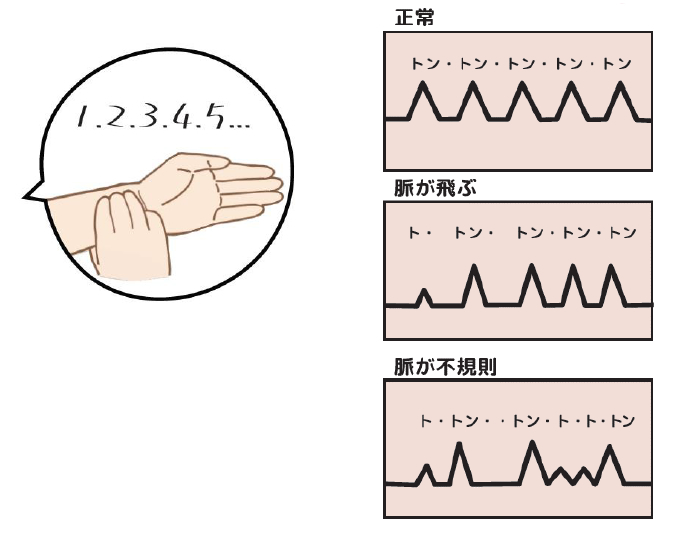
脈拍セルフチェック
ストレスや過労によっても上記のような症状が現れることがありますが、たびたび起こったり長く続いたりする場合は注意が必要です。
1. 人差し指、中指、薬指の3本で、手首の親指側を測る(この時、指の腹の部分で触ると脈を感じやすくなります)
2. 10秒ほど脈をとる
3. 少しおかしいな?と感じたら、さらに10秒間脈をとる
自覚症状がないといって安心してはいけません。
不整脈を放っておくと、「脳梗塞」や「心不全」を招くことがあるため、注意が必要です。
このチェックシートをきっかけに気になる事や当てはまる事などがあれば循環器内科へご相談下さい。
不整脈とは
不整脈の定義
不整脈とは、読んで字のごとく、脈が不整になることです。整っている脈、つまり正常の脈拍とは、「安静時に1分間に50~100回、規則正しく打つ脈」です。それ以外の脈拍を不整脈と言いますが、運動時や興奮したときに、脈拍数が100回/分以上になることは、生理的な反応であり、不整脈とは言いません。
不整脈の種類
最も頻度の多い不整脈は「時折、脈拍が飛ぶ」期外収縮です。予期したときから外れて心臓が収縮するのでそのように呼ばれています。期外収縮の起源によって、上室性(心房性)期外収縮と心室性期外収縮の2種類があります。
また、治療すべき不整脈で最も頻度の多いものは心房細動です。心臓の心房というところが、非常に速い頻度で興奮して、心室と連携して拍動しなくなります。心拍のリズムの規則性は完全に失われ、心拍数は40~230拍/分に変動します。心房と心室が連携して動かないため、心臓の中で血液が淀み、血液の塊(血栓)ができやすくなり、それが飛んで脳の血管に詰まると、脳梗塞を起こしてしまいます。心臓は通常、速い頻度で興奮し続けるために、疲労困憊し、心臓の収縮力が弱まり、動いた時に息切れを自覚するようになります。この状態を心不全といいます。
また、突然、心拍数が規則正しいリズムで150~200拍/分程度に上昇し、突然、もとに戻る不整脈を発作性上室性頻拍症といいます。発作のメカニズムによって3つに分類され、それぞれを副伝導路症候群、房室結節リエントリー性頻拍、心房頻拍と呼びます。
心室に起源を有する規則正しい、100~230拍/分の頻拍は、心室頻拍といいます。もともとある心臓の病気の程度により、重症度は様々です。心臓に何も問題がない方は、心室頻拍中に動悸やめまいを自覚する程度で問題を引き起こしませんが、心筋梗塞の既往がある方などは、心室頻拍で亡くなってしまう場合もあります。不整脈の中で最重症なものが、心室細動です。何も処置を行わなければ、そのまま死亡します。全く健康な人に突然発症する場合と、心筋梗塞の既往のある方が心室頻拍を経由して心室細動に至る場合があります。全く健康な人に発症する場合は、特発性心室細動、QT延長症候群、ブルガダ症候群のいずれかに該当します。安静時の心電図にそれぞれの特徴を有していたり、失神の既往があったり、血縁者の中に突然死を来した人がいたりする人が心室細動になりやすいです。
上記は一般的に心拍が速くなる不整脈ですが、遅くなる不整脈もあります。心房に存在する心拍の電気刺激を出す洞結節という場所の働きが悪くなり心拍が遅くなるものは洞不全症候群と呼ばれます。心拍が突然5~10秒停止し、失神発作やめまいを自覚したり、安静時の心拍数が30~40拍/分となり、動いた時に息切れを自覚したりします。前述の心房細動に合併する場合もあります。
心房と心室の間にはその心拍の電気刺激を伝えるために、房室結節という組織があります。そこの働きが悪くなると、房室ブロックという状態を引き起こします。重症度により、1度、2度、3度房室ブロックに分類されますが、病的な状態を引き起こすのは、2度、3度房室ブロックです。洞不全症候群と同様に、心拍が突然5~10秒停止し、失神発作やめまいを自覚したり、安静時の心拍数が30~40拍/分となり、動いた時に息切れを自覚したりします。
不整脈の診断
すべての病気に当てはまりますが、まずは正しい診断をくださなければなりません。そのために、最初の手がかりとして非常に重要なものは、詳しい診察です。いつから、どんな症状を、どの程度自覚しているか、病気の既往はないか、家族に不整脈を持っている人がいないか、心臓の音、肺の音、頸動脈の音、大腿動脈の音、甲状腺の腫れ、顔面、足の浮腫の有無などを医師が患者さんと面談して確認します。その後に、必要な検査を実施します。検査は心電図、携帯型心電図、ホルター心電図、植込み型心電図、運動負荷心電図、心臓超音波検査、胸部レントゲン写真、心臓造影CT、血液検査です。
不整脈の治療
すべての不整脈が治療対象になるわけではありません。無害な不整脈もあり、その際は何もせずに放置します。診察の結果、治療が必要となった場合は、薬物療法、カテーテルアブレーション、ペースメーカー治療の中から治療方法を選択します。それぞれの治療方法にメリット、デメリットがあり、すべてを考慮した上で、医師から患者さんに最適と思われれる治療方法を提示します。患者さんがそれに同意するようであれば、その治療方法を実行いたしますが、他の治療方法を希望される場合もあります。
心房細動に対するアブレーション治療に関して
カテーテル治療はカテーテルアブレーション(高周波心筋焼灼術)と呼ばれており、あなたのご病気(心房細動)を治すことができる治療法です。
■ご病気のこと
心房細動は、心臓の中で本来の脈とは異なる脈(不整脈が)が生じている病気です。心房細動は心房と呼ばれる部位から生じており、心房が細かく揺れるように動いていることから心房細動と呼ばれています。この不整脈は直接生命に危険を及ぼすわけではありませんが、脈が乱れることによって不快感や息切れを感じることがあります。また、心房の動きが低下し、血の固まり(血栓)が生じることから、脳梗塞の原因になることがあります。さらに心拍数が増加しやすくなり、心機能が低下する場合があります。
1.薬物治療
薬を用いて、発作を予防したり、あるいは生じた発作を止める方法です。また心房細動自体を押さえるのでなく、薬で脈拍を安定化させることで、症状を緩和する方法もあります。この治療は病気を抑えるだけで、病気が完全に治ってしまう(なくなってしまう)と言うわけではありませんし、副作用の心配もあります。また、心房細動が続く限り、生涯にわたり内服治療を継続する必要があります。また心房細動では血栓症の予防のための治療、抗凝固療法が必要になることもあります。
2.アブレーション治療
以前は外科的手術を行い、胸を大きくあけて実際に心臓をみながら治療していましたが、最近は胸を切ることなく、細い管(カテーテル)を体の中に入れて不整脈を根治することができるようになりました。技術の進歩に伴い、比較的安全に、苦痛も少なく行えるようになってきました。
3.ペースメーカー治療
心房は、右側にある右心房と左側にある左心房に分けられます。左心房には肺から血液が流れ込む肺静脈という血管が4本あります。心房細動の約90%で、この肺静脈と左心房の継ぎ目に原因があることがわかってきました。
アブレーション治療は、この4本の肺静脈のまわりにカテーテルによる焼灼を行って、電気の流れを止めてしまい、左心房と肺静脈を(電気生理学的に)隔離してしまう方法をとっています。この方法による治療の成功率は約95%以上ですが、その後、治療した伝導が回復したり、別の部位から心房細動が出現してくることがあり、再発は30%程度と考えられています。従って1度の治療では不十分で、2回に分けて治療を行う必要がある場合があります。治療の結果や経過により、薬物治療の併用を考慮します。このように心房細動に対するカテーテルアブレーション治療は、外科的手術を除けば、心房細動を根治できる唯一の方法です。
アブレーション治療前の準備
1.画像検査
心房のX線CTや経食道心エコーなどの検査を行い、左心房の形・肺静脈の形を確認する必要があります。また心房の中に血栓(血の固まり)が無いことを確認しておきます。
2.事前の治療
手術中には、ヘパリンと呼ばれる点滴を行います。 心房細動では血栓ができやすいので、ワーファリン、もしくはプラザキサ、イグザレルト、エリキュース、リクシアナと呼ばれる抗凝固薬(血が固まりにくくなる薬)を飲んでいただき、治療前後に脳梗塞などの血栓塞栓症を予防する
アブレーション治療の実際
アブレーション治療は、専門医からなるチームで行います。当日は複数のスタッフが、心電図やデジタル画像を解析し、問題の整理をしながら進めていきます。
治療前後の処置
① 検査前の準備
当日朝、もしくは昼の食事ができないためと、血管にカテーテルを入れやすくするために、点滴を行います。治療及び術後の安静時間が非常に長くなり、また両鼠径部(足の付け根)からカテーテルが入っているので、検査中、体を動かして排尿することができません。尿を出すための管(尿道カテーテル)を、検査前にあらかじめ入れさせていただいています。
② 局所麻酔による鎮痛
当院では局所麻酔によりカテーテル挿入部の鎮痛をはかります。また検査中に静脈麻酔薬で眠っていただきます。
局所鎮痛麻酔はカテーテル挿入部位(両鼠径部)に行います。この時には針を刺す痛みを伴います。麻酔の針を刺す痛みはありまが、麻酔薬が効くにつれて、軽減されます。完全には痛みがとれないこともあり、また治療が長時間に及ぶ場合には、効果が切れてくることがあります。痛みが強い場合にはご遠慮なく伝えてください。
■食道カテール挿入
左心房のすぐ後側には食道がありま。治療で発生する熱による食道へ障害を予防するために、鼻から食道に細かい管を入れることがあります。また、術後に胃酸の分泌を押さえる薬剤を2ヶ月程度服用していただきます。
② 局所麻酔による鎮痛
当院では局所麻酔によりカテーテル挿入部の鎮痛をはかります。また検査中に静脈麻酔薬で眠っていただきます。
局所鎮痛麻酔はカテーテル挿入部位(両鼠径部)に行います。この時には針を刺す痛みを伴います。麻酔の針を刺す痛みはありまが、麻酔薬が効くにつれて、軽減されます。完全には痛みがとれないこともあり、また治療が長時間に及ぶ場合には、効果が切れてくることがあります。痛みが強い場合にはご遠慮なく伝えてください。
③ カテールの挿入
麻酔をした部位から、血管使って直径約2~4mm程度のカテーテルを入れ替えるための鞘(シース)を挿入します。このシースを通して、細い管(カテーテル)を合計4~5本心臓の中へいれます。
カテールを心臓の中に入れるときは太い血管の中を通っていくので、痛みほんどありませが敏感な方は感じることもあります。
心臓の構造関係から、左心房に直接カテールを入れることはできません。そこで右心房と左心房の境にある壁の薄い部分(卵円孔とます )に小さな穴をあけて、管を2~3本、左心房に入れます(中隔穿刺といます)。
次に、造影カテールを用いて各々の肺静脈写真撮ります。これによっ肺静脈と左心房の境界を決めます。この時は胸や体全が熱くなる感じがしますが、すぐに消失します。
④ アブレーション治療
次に、肺静脈と左心房の境界に治療用のカテーテルを置きます。実際には原因となる部位は目に見えるわけではありません。透視画像を見ながら、少しずつカテーテルを動かし、心臓の刺激をおこない、場所を確認しながら探していきます。また当院では、より正確で安全な治療を行えるよう、最新の3次元マッピング装置(心臓の部屋を再構築し治療に役立てる装置)を併用しています。治療は電気(高周波)を使って、約1分間カテーテルの先の部分を摂氏50度程度に上げ、アブレーション治療を行います。治療の影響が及ぶ範囲はカテーテルの先端から半径3~5mm 程度の小さな範囲です。治療を開始する際には、あらかじめお知らせしますが、人によっては胸が熱く感じたり、痛みを感じる方があります。
痛みが強い場合には遠慮なくおっしゃって下さい。治療中に動くと危険な場合がありますので、なるべく動かないようにして下さい。
なにか体に不調があったり、体を動かしたいときは、遠慮せずスタッフに声をかけてください。
⑤ 検査時間
治療の完了まで短い場合でも2時間、心臓の構造により治療が難しい場合には5時間以上かかることもあります。治療が成功したら、チェックで再発や問題がないことを確認して検査を終了します。
⑥ 止血処置
カテーテルが入っていたところには血管にごく小さな穴があきますので、検査室ですべての管を抜き、圧迫止血をしてから病室に戻ります。しっかりと血が止まるまでは、起きあがったり、歩いたり、立て膝をしたりすることはできません。この検査後の安静は、カテーテルを入れる場所、太さによって異なりますが、6時間程度必要です。より確実に出血を止めるために、糸で縫合することがあります。その場合は、翌日抜糸します。
⑦ カテーテル治療後の処置
血栓症を防ぐために、ヘパリンという抗凝固剤を治療後に行うことがあります。内服の抗凝固薬(ワーファリン、プラザキサ、イグザレルト、エリキュース、リクシアナ)の効果が十分得られるまで、点滴を続行します。
治療前後の処置
この治療は、血管、心臓の中に管を通して、心筋の一部に高周波焼灼を加える処置治療です。安全には最大限注意を払っていますが、原疾患が心臓と密接に関わっていますから、不測の事態が無いとは断言できません。生命に関わるような危険は100 人中1~3 人にあると言われています。
次のようなものが合併症として報告されています。
① 不整脈
不整脈を治療するために、刺激して不整脈を引き起こす必要があります。不整脈が起きても、カテーテルによる刺激で停止できる場合が多いのですが、停止しにくい不整脈や失神を伴うような重篤な不整脈である場合、「電気ショック」で止めることがあります。また治療が成功しても、検査で不整脈を引き起こした後、非常に不整脈が起こりやすくなることがあります。このような場合、検査後、しばらくの間、不整脈を抑える薬を使用することがあります。治療に伴う不整脈は1週間程度で消失します。
② アレルギー
治療にはいろいろな種類の薬剤を使いますので、アレルギーが起きることがあります。検査中から数日の間、皮膚に発疹が生じたり、呼吸障害が出現することがありありますが、その頻度は1%以下です。
③ 心臓・血管壁の穿孔
治療に用いるカテーテルで心臓や血管壁に傷を付けて穴が空いてしまうことがあります。心臓の外側に出血が起こり、心嚢(心臓をつつむ袋)に貯留すると、血圧の低下やショックに陥ることがあります(心タンポナーデと言います)。このような場合、早急に、みぞおちのところから心嚢内に出血した血液を抜く管を入れる必要があります。どうしても、出血が止まらない場合には開胸して(手術で)外科的に止血を要する場合があります。
④ 徐脈
心臓の電気的興奮路の中央の場所に近いところに不整脈の原因がある場合、治療を行う際に、本来の興奮路が、一時的に途絶して、脈が伝わらなくなり、徐脈になりことがあります。多くの場合自然に回復します。心房細動が長期間持続していた場合には、心房細動中には抑制されていた、ご自分の本来の脈拍が回復しないことがあり、ペースメーカが必要になることがあります。
⑤ 一過性の血圧低下
検査終了後などに、急に気持ちが悪くなったり、吐き気が出たりすることがあります。「血管迷走神経反射」といわれる状態です。それまで検査で緊張していた方が、終わってほっとして緊張がとれたために急に血圧が下がることで起きます。血圧を調節する薬剤などで治療します。
⑥ 出血
シースを抜いて止血した後に、その部位から再出血することがあります。皮下に出血して腫れることもありますが、3~4週間で元に戻ります。出血量が多く輸血が必要になるのは極めてまれです。いったん止血しても、検査から1~3日に再度出血することがあります。検査後もカテーテルを刺入したところに注意を払っていただき、何かお気づきのことがありましたら、主治医や看護師にお申し出ください。
アブレーション治療の動画
発作性上室性頻拍症のアブレーション治療に関して
カテーテル治療はカテーテルアブレーション(高周波焼灼術)と呼ばれており、あなたのご病気(発作性上室性頻拍症)の原因を除去することができる治療法です。
■ ご病気のこと
心臓は弱い電気刺激が順序良く伝わることで規則正しく動いています。心臓の中ではこの電気刺激の通り道が決まっています。発作性上室性頻拍症になると、本来の脈とは異なる頻拍(毎分100心拍以上)になりますが、これは心臓の中の電気刺激の通り道が、生まれつき、普通の方に比べて余分にあるために生じます。
余分な通り道を使って電気刺激が空回りするために、頻拍を生じるわけです。病気の原因となる余分な刺激の通り道は生まれつきのものですが、動悸として現れてくるのはほとんどの方で年齢を重ねてからです。

この発作性上室性頻拍症に対する治療法は、大きく2つの方法があります。
1.薬物治療
薬剤(抗不整脈薬)を用いて、動悸発作を予防したり、生じた発作を止める方法です。外来で治療可能ですが、病気を抑えるだけで、病気をそのものを治すわけではありません。また副作用が生じる可能性もあります。
2.カテーテルアブレーション
カテーテル治療により、病気の原因になる余分な電気刺激の通り道を遮断し、頻拍を根治する方法です。胸を切ることなく、細い管(カテーテル)を体の中に入れて不整脈を治すことができるようになりました。技術の進歩に伴い、比較的安全に、苦痛も少なく行えるようになってきました。
治療前後の処置
①検査前の準備検査当日、食事ができないためと、血管にカテーテルを入れやすくするために、点滴を行います。
検査の時間が非常に長くなり、また両鼠径部(足の付け根)からカテーテルが入っているので、検査中、体を動かして排尿することができません。尿を出すための管(尿道カテーテル)を、検査前にあらかじめ入れさせていただいています。ご協力下さい。
②局所麻酔による鎮痛当院では局所麻酔、および静脈麻酔薬で鎮痛・鎮静をはかります。
局所鎮痛麻酔(歯医者さんで行う麻酔と同様のものです)は両鼠径部、右首に行います。この時には針を刺す痛みを伴います。麻酔の針を刺す痛みはありますが、麻酔薬が効くにつれて、軽減されます。完全には痛みがとれないこともあり、また長時間の検査の場合には、効果が切れてくることがありますので、痛みが強い場合には担当医に遠慮なく伝えてください。
③カテーテルの挿入まず麻酔をした部位から、血管を使って直径約2~3mm程度のカテーテルを入れ替えるための鞘(シース)を挿入します。このシースを通して、細い管(カテーテル)を合計4~5本心臓の中へ入れます。
カテーテルを心臓の中に入れるときは太い血管の中を通っていくので、痛みはほとんどありませんが、敏感な方は感じることもあります。これらのカテーテルを用いて、不整脈が発生している場所の近くの心電図を記録し、心臓の電気興奮過程の地図を作ります。また複数箇所から刺激(ペーシング)をして、病気の原因になっている場所の正確な位置を調べます。いつもの動悸と同じ発作を引き起こすことができれば、不整脈の発生源をしらべることができます。このときには、動悸の症状がでることもあります。
また、カテーテルや治療する部位の正確な位置を確認するために、造影剤という薬剤を使って心臓の写真をとることもあります。
④アブレーション治療次に、不整脈の原因となる部位が特定できれば、治療用のカテーテルをその場所まで持っていきます。実際には原因となる部位は目に見えるわけではありません。少しずつカテーテルを動かし、電図や心臓の刺激をおこない、場所を確認しながら探していきます。治療は電気(高周波)を使って、約1分間カテーテルの先の部分を摂氏60度程度に上げ、心臓の一部にやけどを起こさせることで行います。治療の影響が及ぶ範囲はカテーテルの先端から半径3~5mm程度の小さな範囲です。治療を開始する際には、あらかじめお知らせしますが、人によっては胸が熱く感じたり、痛みを感じる方があります。痛みが強い場合には遠慮なくおっしゃって下さい。治療中に動くと危険な場合がありますので、なるべく動かないようにして下さい。
なにか体に不調があったり、動かしたいときは、遠慮せずスタッフに声をかけてください。
⑤検査時間治療の完了まで短い場合でも2時間、複数箇所治療が必要な場合や、心臓の構造によりカテーテルの操作が困難で、治療が難しい場合には5~6時間以上かかることもあります。治療が成功すると、その後約 30分にわたり「再発」しないかどうかについて検査を行います。再び心臓の刺激をしたり、胸がどきどきする薬剤を用いたりします。30分の経過観察とチェックで再発や問題がないことを確認して検査を終了します。
⑥止血処置
カテーテルが入っていたところには血管にごく小さな穴があきますので、検査室ですべての管を抜き、圧迫止血をしてから病室に戻ります。しっかりと血が止まるまでは、起きあがったり、歩いたり、立て膝をしたりすることはできません。この検査後の安静は、カテーテルを入れる場所、太さによって異なりますが、4時間~7時間程度必要です。
⑦カテーテル治療後の処置
血栓症を防ぐために、ヘパリンという抗凝固剤を治療後に行うことがあります。治療後の内服薬については、担当医から説明させていただきます。
治療成績
治療のおおよその成功率は、90~95%程度です。 余分な電気刺激の通り道が複数本ある場合、また、心筋内部の深いところにある場合には1度の治療では困難で、後日、方法やカテーテルを変えて行う必要がある場合があります。その後の経過で、4~10%で病気が再発する方があります。また、発作上室性頻拍に発作性心房細動と呼ばれる別の病気を合併して、動悸発作を生じている方があります。この発作性心房細動は一度のアブレーション治療では治療できないので、薬剤による治療を続けるか、再度アブレーション治療が必要になることもあります。あなたの場合、具体的にどのような転帰が期待できるかは、主治医からお話します。
合併症について
この治療は、血管、心臓の中に管を通して、心筋、刺激伝導系の一部に高周波焼灼を加える処置治療です。安全に最大限注意を払っていますが、原疾患が心臓の病気と密接に関わっていますから、不測の事態が無いとは断言できません。生命に関わるような危険は 100人中1~3人にあると言われています。
次のようなものも合併症として経験しています。
①不整脈
整脈を治療するために、刺激して不整脈を引き起こす必要があります。不整脈が起きても、カテーテルによる刺激で停止できる場合が多いのですが、停止しにくい不整脈や失神を伴うような重篤な不整脈である場合、「電気ショック」で止めることがあります。 また検査で不整脈を引き起こした後、非常に不整脈が起こりやすくなることがあります。このような場合、検査後、しばらくの間、点滴が必要になることがあります。
②アレルギー治療にはいろいろな種類の薬剤を使いますので、アレルギーが起きることがあります。検査中から数日の間、皮膚に発疹が生じたり、呼吸障害が出現することがありありますが、その頻度は1%以下です。
③心臓・血管壁の穿孔治療に用いるカテーテルで心臓や血管壁に傷を付けて穴が空いてしまうことがあります。心臓の外側に出血が起こり、心嚢(心臓をつつむ袋)に貯留すると、血圧の低下やショックに陥ることがあります(心タンポナーデと言います)。このような場合、早急に、みぞおちのところから心嚢内に出血した血液を抜く管を入れる必要があります。
④気胸
首や鎖骨下の血管からカテーテルを入れるときに血管の近くにある肺を傷つけてしまい、肺から胸腔内に空気が漏れ出ることがあります。そのままにしておくと、息苦しくなったり、ショックに陥るようなことがありますので、側胸部から、太い管をいれて排気する必要があります。
⑤徐脈心臓の電気的興奮路の中央の場所に近いところに不整脈の原因がある場合、治療を行う際に、本来の興奮路を傷つけてしまうことがあります。一時的に興奮伝導が途絶して、脈が伝わらなくなり、徐脈になりますが、多くの場合回復します。残念なことですが、途絶が永続する場合、機器(ペースメーカー)が必要になることがあります。
⑥一過性の血圧低下
検査終了後などに、急に気持ちが悪くなったり、吐き気が出たりすることがあります。「血管迷走神経反射」といわれる状態です。それまで検査で緊張していた方が、終わってほっとして緊張がとれたために急に血圧が下がることで起きます。血圧を調節する薬剤などで治療します。
⑦出血
シースを抜いて止血した後に、その部位から再出血することがあります。皮下に出血して腫れることもありますが、3~4週間で元に戻ります。出血量が多く輸血が必要になるのは極めてまれです。いったん止血しても、検査から1~3日に再度出血することがあります。検査後もカテーテルを刺入したところに注意を払っていただき、何かお気づきのことがありましたら、主治医や看護師にお申し出ください。
⑧血栓塞栓症検査中あるいは止血した後で、血の固まりや、血管の中の動脈硬化の部分が固まりとなって、体のあちらこちらに、血栓が流れていって、詰まることがあります。検査中はこれを予防するためヘパリンという血液を固まりにくくする薬を使用します。治療の内容によっては検査後も数日間、点滴が必要となる場合もあります。
血の固まりが頭に行った場合「脳梗塞」をおこしますし、肺に行った場合「肺塞栓(エコノミークラス症候群としても知られています)」を生じます。また手足やおなかの血管に詰まることがあります。いずれも、起きたら緊急治療が必要です。
また、管を入れた静脈に血栓や炎症が生じると足が腫れたり、痛くなることがあります(深部静脈血栓症あるいは血栓性静脈炎といいます)。この場合しばらくの間、点滴の治療が必要になります。これらは肥満・子宮筋腫のある方に起こりやすいとされています。以前に子宮筋腫と診断された方は、主治医に申し出て下さい。
⑨血管損傷
動脈ないし静脈に管を入れる際に、血管を傷ついてしまうことがあります。通常は圧迫して血止めをすることで、対処できますが、管をいれたところからの出血が続いたり(仮性動脈瘤)、動脈と静脈が交通してしまう(動静脈瘻)場合には手術が必要となることがあります。
⑩放射性障害
アブレーション治療は長時間にわたる場合があり、レントゲンによる被曝により、皮膚炎や皮膚潰瘍を起こす可能性があります。治療が長時間にわたる場合、この可能性を考慮し、治療を中断することもあります。通常の検査・治療による被曝量は国で定めた安全基準より極めて低いレベルではありますが、女性の方で妊娠の疑いのある方は、主治医に申し出て下さい。
⑪その他長い検査になりますので腰痛や背部痛が起こる場合や、局所麻酔が切れてきて痛みが生じることがあります。痛いときは遠慮せずに言って下さい。また長時間の安静に伴う、皮膚循環障害の発生の可能性があります。
このようにカテーテルアブレーションにはある程度の痛みと合併症の危険性がありますが、起こりうる危険性を考慮しても、患者様にとって、治療を行うことによって得られる利益の方がはるかに高いと我々は判断しており、この治療を受けられることをお奨めいたします。